
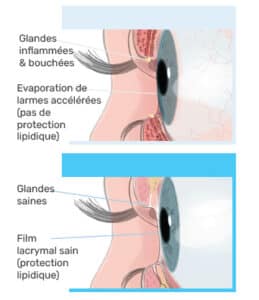
Le dysfonctionnement des glandes de Meibomius (DGM) est reconnu comme la cause principale de la sécheresse oculaire. Il est impliqué dans près de 86 % des cas. Ce trouble, souvent silencieux au début, finit par provoquer une série de symptômes gênants : picotements, brûlures, paupières lourdes, vision floue ou fluctuante. Les glandes de Meibomius produisent une fine couche lipidique (le meibum) essentielle à la stabilité du film lacrymal et à la lubrification de l’œil. Sans cette couche protectrice, la larme s’évapore trop rapidement, laissant la surface de l’œil exposée à l’air et aux irritants. Selon la Société Française d’Ophtalmologie, le DGM touche entre 30 et 70 % des adultes selon les populations étudiées, avec une prévalence accrue après 40 ans et chez les porteurs de lentilles de contact.
Les signes cliniques du dysfonctionnement des glandes de Meibomius sont variés et souvent confondus avec d’autres pathologies oculaires :
Un symptôme caractéristique : la vision floue qui s’améliore temporairement après un clignement volontaire. Ce phénomène est directement lié à la rupture prématurée du film lacrymal faute de couche lipidique suffisante. Si vous vous reconnaissez dans ces symptômes, une consultation chez un ophtalmologiste permet de confirmer le diagnostic par méibographie (imagerie des glandes) ou par test de rupture du film lacrymal (BUT).
Plusieurs facteurs peuvent déclencher ou aggraver le DGM :
Lorsque les glandes de Meibomius se bouchent, le meibum s’épaissit et ne peut plus être excrété normalement. On parle alors d’obstruction ou de bouchon méibomien. Cette obstruction peut évoluer vers la formation d’un chalazion (kyste palpébral) si elle n’est pas traitée.
Signes spécifiques d’une obstruction des glandes :
Comment déboucher les glandes de Meibomius ? Le traitement repose sur deux étapes complémentaires :
En cas d’obstruction sévère, l’ophtalmologiste peut pratiquer une expression manuelle des glandes en cabinet, ou avoir recours à des techniques comme le LipiFlow (thermopulsation) ou l’IPL (lumière pulsée intense).
L’atrophie des glandes de Meibomius désigne la perte progressive de tissu glandulaire, visible à la méibographie (imagerie infrarouge des paupières). Contrairement à l’obstruction, l’atrophie est partiellement irréversible : les glandes disparues ne se régénèrent pas complètement. C’est pourquoi la prévention et la détection précoce sont essentielles.
Facteurs accélérant l’atrophie :
Ce qui peut ralentir l’atrophie : une prise en charge régulière par thermothérapie palpébrale, combinée à une supplémentation en oméga-3 et à une hygiène palpébrale quotidienne. Des études récentes suggèrent que l’IPL peut également stimuler partiellement la régénération glandulaire chez certains patients.
Lorsque la thermothérapie seule ne suffit pas, l’ophtalmologiste dispose de traitements complémentaires :
Pour une vue d’ensemble des traitements de la sécheresse oculaire reconnus par l’Assurance Maladie, consultez la fiche sécheresse oculaire d’ameli.fr.
Combien y a-t-il de glandes de Meibomius ?
Chaque paupière contient entre 25 et 40 glandes de Meibomius, disposées verticalement sur toute la largeur de la paupière. Leur nombre diminue naturellement avec l’âge et en cas de DGM chronique non traité (atrophie glandulaire).
Qu’est-ce que la méibographie ?
La méibographie est une technique d’imagerie infrarouge qui permet de visualiser les glandes de Meibomius à travers la paupière retournée. Elle évalue leur nombre, leur taille et leur degré d’atrophie. C’est l’examen de référence pour diagnostiquer et suivre l’évolution du DGM. Elle est réalisée en cabinet par un ophtalmologiste équipé.
Comment vider les glandes de Meibomius soi-même ?
Le protocole à domicile recommandé : appliquer un masque chauffant à 44 °C pendant 10 minutes pour liquéfier le meibum, puis effectuer un massage palpébral doux du bord externe vers le bord interne de la paupière pour faciliter l’expulsion. Terminer par un nettoyage des bords des paupières. Ce geste est à répéter quotidiennement pour maintenir les glandes fonctionnelles.
Glandes de Meibomius bouchées : quels symptômes ?
Une obstruction des glandes se manifeste par des paupières épaissies et rouges sur leur bord interne, des sécrétions jaunâtres ou mousseuses à la base des cils, et une récidive fréquente de chalazions. En l’absence de traitement, l’obstruction peut évoluer vers une atrophie progressive et irréversible des glandes.
Atrophie des glandes de Meibomius : est-ce irréversible ?
Partiellement. Les glandes atrophiées ne se régénèrent pas complètement, mais une prise en charge précoce par thermothérapie régulière, oméga-3 et hygiène palpébrale peut ralentir la progression et améliorer la fonction des glandes restantes. L’IPL peut également stimuler une légère régénération chez certains patients.
DGM et sécheresse oculaire : quel lien ?
Le DGM est la cause principale de sécheresse oculaire par évaporation (dite évaporative), la forme la plus fréquente. Sans couche lipidique suffisante, le film lacrymal se rompt trop rapidement et la surface oculaire se déshydrate. Traiter le DGM est donc la première étape pour résoudre durablement une sécheresse oculaire chronique.
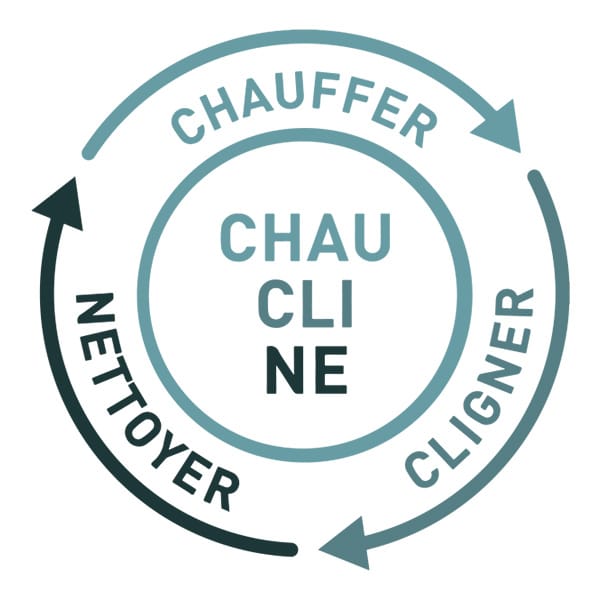
Chez EMGIDI, nous recommandons une approche accessible et fondée sur les recommandations internationales : la méthode CHAUCLINE, acronyme de CHAUffer – CLIgner – NEttoyer. Ce protocole de soins quotidiens permet d’entretenir la fonction des glandes de Meibomius et d’éviter leur obstruction progressive.
Pour offrir les meilleures expériences, nous utilisons des technologies telles que les cookies pour stocker et/ou accéder aux informations des appareils. Consentir à ces technologies nous permettra de traiter des données telles que le comportement de navigation ou les ID uniques sur ce site. Ne pas consentir ou de retirer son consentement peut avoir un effet négatif sur certaines caractéristiques et fonctions.